Estudo dos hormônios que controlam a ingestão alimentar pode auxiliar no combate à obesidade
A obesidade é o acúmulo excessivo de gordura corporal no indivíduo, fator que favorece o desenvolvimento de diabetes, dislipidemias (altos níveis de lipídeos no sangue), doenças cardiovasculares e alguns tipos de câncer. O problema abrange grande parte da população brasileira. Uma pesquisa realizada em 2012 e publicada recentemente no site do Governo Federal “Portal da Saúde” indica que 17,4% da população entrevistada se encaixava na classificação de “obeso” (índice de massa corpórea – IMC – superior a 30, como indicado na tabela). Em 2006, quando se iniciou essa pesquisa anual, o excesso de peso em diferentes graus (a partir de IMC superior a 25) atingia 43,2% dos entrevistados; em 2012, essa taxa subiu para 51%.
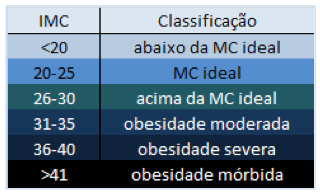 |
| Classificação do Índice de Massa Corporal (IMC) |
A obesidade é uma doença multifatorial, ou seja, são diversas as suas causas, incluindo fatores comportamentais, culturais, genéticos, fisiológicos e psicológicos. Apesar de muitos acreditarem que fatores externos são mais relevantes do que os genéticos para a incidência da obesidade, é extremamente importante o estudo dos hormônios que controlam a ingestão alimentar, tais como a grelina e a leptina, que atuam antagonicamente (ou seja, têm ação contrária) entre si, controlando o apetite.
Leptina
A leptina, do grego leptos, que significa magro, é uma proteína composta por 167 aminoácidos, descoberta em 1994 pelo grupo de Jeffrey M. Friedman, da Universidade Columbia de Nova York (EUA). É produzida principalmente no tecido adiposo, aquele que reserva gorduras. Também é sintetizada na glândula mamária, nos músculos esqueléticos, no epitélio gástrico e no trofoblasto placentário (conjunto de células que formam o primeiro anexo embrionário). Após ser produzida, é secretada na corrente sanguínea, onde se liga a outras proteínas (mais nos indivíduos magros do que em obesos), sendo transportada até o cérebro.
|
|
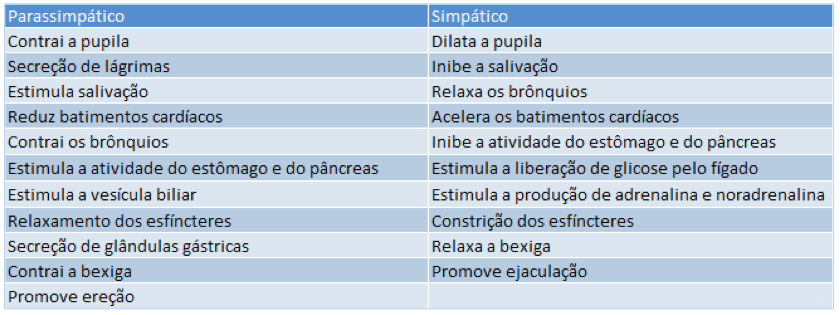
| Ação parassimpática e simpática no organismo. |
Depois de cruzar a barreira hemato-encefálica (barreira entre a corrente sanguínea e o sistema nervoso central que protege o cérebro de substâncias químicas do sangue), a leptina age sobre os receptores nas regiões lateral e medial do hipotálamo (região do encéfalo dos mamíferos que regula os processos metabólicos) para diminuir o apetite e aumentar o gasto energético por estimulação simpática (ver quadro). A sinalização da leptina no hipotálamo se dá por um complexo sistema de interações de moléculas. O hormônio ao ligar-se ao seu receptor ObRb associado à uma molécula de JAK-2 promove a dimerização de ObRbs e a ativação e fosforilação em tirosina da molécula JAK-2. Essa última irá auxiliar na fosforilação da ObRbs nos resíduos de tirosina 985 e 1138 (ver esquema). Tais resíduos recrutam e fosforilam outras moléculas dando continuidade ao sinal de leptina dentro da célula atuando como fatores de transcrição e controlando a expressão de genes de neurotransmissores e outras proteínas responsáveis no estímulo da leptina. Sua ação causa a inibição de neurotransmissores orexígenos (que causam sensação de fome) – como o neuropeptídeo Y (NPY) e o peptídeo relacionado à proteína Agouti (AGRP) – e a liberação de neurotransmissores anorexígenos (que inibem a sensação da fome) – por exemplo, POMC, α-MSH, CART e CRH. Desse modo, a leptina promove a redução da ingestão alimentar e o aumento do gasto energético (ver Figura 1), além de participar no controle dos sistemas hematopoiético (formação de células sanguíneas), imune, reprodutor e cardiovascular e no metabolismo ósseo.
Experimentos realizados com camundongos demonstraram grandes dificuldades na administração de leptina exógena em humanos. Uma delas é que, apesar da diminuição da hiperfagia e da massa corpórea em camundongos, o mesmo não ocorre na maioria dos humanos, pois o efeito só acontece em casos de deficiência de leptina. No entanto, a maioria dos quadros de obesidade em humanos apresenta resistência à leptina, ou seja, grandes quantidades de leptina na circulação, mas sem efeito de saciedade e inibição do apetite. Isto ocorre devido à chamada hiperleptinemia, alterações nos receptores de leptina ou no sistema de transporte da barreira hemato-encefálica que impedem a chegada do sinal da leptina, processo semelhante ao que ocorre em diabetes.
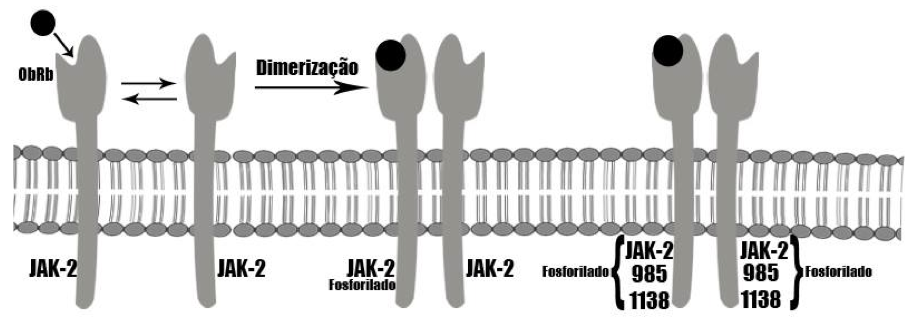 |
| Dimerização do receptor ObRb e fosforilação em tirosina da JAK-2 modificado do artigo “O controle hipotalâmico da fome e da termogênese implicações no desenvolvimento da obesidade” por Lício A. Velloso. |
Grelina
A grelina – ou ghrelina, da sigla em Inglês “ghre” (grow hormone release, ou liberação de hormônio do crescimento) – é um hormônio descoberto recentemente, em 1999, por um grupo de pesquisadores japoneses. Sua principal função é o aumento da secreção de GH (do Inglês, grow hormone, hormônio do crescimento). Possui 28 aminoácidos e foi primeiramente isolado de células especializadas da mucosa do estômago. Mais tarde, sua produção também foi descoberta no hipotálamo, no duodeno, no coração, nos rins e nos pulmões. Possui duas formas de circulação: a grelina não acilada e a acilada.
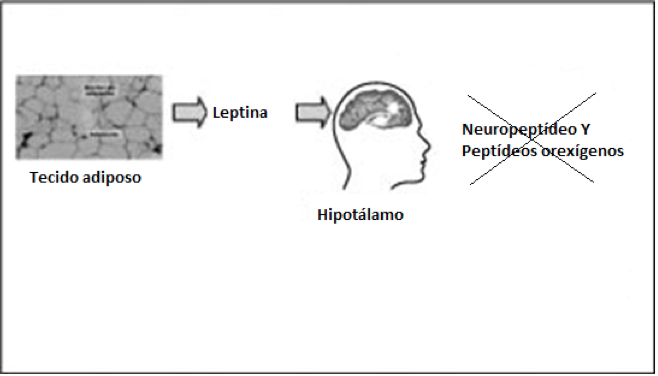 |
| Ação da Leptina modificada do artigo “O papel dos hormônios leptina e grelina na gênese da obesidade” por Carla Eduarda Machado Romero e Angelina Zanesco. |
A acilação (remoção do grupo NH2) é necessária para a sua passagem através da barreira hemato-encefálica e é essencial para a secreção de GH e outras atividades endócrinas. Entretanto, a grelina não acilada não é biologicamente inativa, desempenhando funções não endócrinas, como o efeito cardioprotetor e ações antineoplásicas. A forma não acilada é circulante em maiores quantidades que a acilada.
Secretada no estômago, a grelina atua no sistema nervoso central sinalizando a necessidade de ingerir alimentos, ao induzir a liberação de neuropeptídios orexígenos: os neuropeptídeos Y (NPY) e Agouti (AGRP), ambos potentes estimuladores do apetite (ver Figura 2). Níveis plasmáticos de grelina são mais baixos em obesos que em magros, enquanto indivíduos com dieta de baixo teor calórico ou com anorexia apresentam altos teores de grelina. As causas dessas diferenças ainda são desconhecidas. Em jejum e nos períodos que antecedem as refeições, a concentração plasmática da grelina se mantém alta, reduzindo-se nas situações pós-prandiais (após a alimentação).
Estudos com ratos mostram que a administração de grelina diminui a oxidação de gorduras e aumenta a ingestão alimentar e a adiposidade.
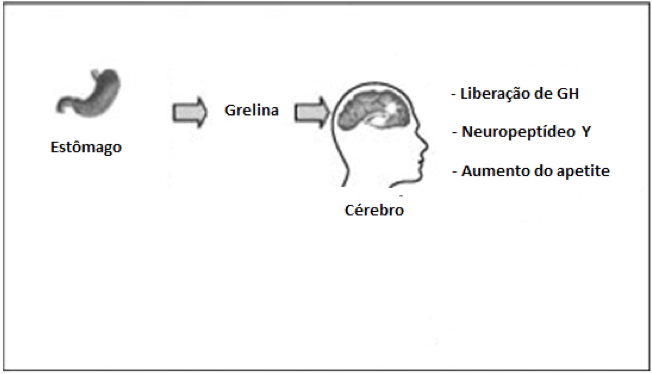 |
| Ação da Grelina modificada de “O papel dos hormônios leptina e grelina na gênese da obesidade” por Carla Eduarda Machado Romero e Angelina Zanesco. |
Em outro estudo, desta vez com crianças obesas e crianças com peso ideal, realizado pelo grupo do pesquisador Francisco Sánchez-Muniz (da Universidad Complutense de Madrid, Espanha), observou-se que, após uma refeição, crianças obesas recuperaram os níveis de grelina plasmática mais rapidamente que as crianças com peso ideal. Já outro estudo do mesmo grupo de pesquisadores mostrou que, em sujeitos obesos, o consumo de alimento falha em suprir os níveis de grelina, sendo necessária a ingestão de maiores quantidades de alimento para diminuir os níveis de grelina plasmática.
Equilíbrio
O ritmo e o sincronismo dos níveis de grelina e leptina são essenciais para um padrão diário de refeições, e qualquer alteração pode levar a um desajuste nutricional e, consequentemente, a mudanças na composição corporal. Estudos envolvendo aspectos estimuladores e inibidores do apetite ainda são bastante recentes, demandando mais pesquisas para uma melhor compreensão das atividades desses hormônios nos tecidos em geral. Levando em consideração que a grelina é o sinal maior do estímulo de apetite, gerando ingestão de alimentos e, consequentemente, um balanço energético positivo junto ao ganho de massa, é razoável esperar que possíveis antagonistas bloqueiem sinais do hormônio ou, talvez, mecanismos de inibição de receptores da grelina. Outra possibilidade é que se encontrem meios de evitar a hiperleptinemia, permitindo assim a administração da leptina para combate à obesidade.